Il primo gennaio 2024 è entrata in vigore la nuova Legge di Bilancio. La manovra finanziaria interviene su due grandi urgenze: ridurre le liste d’attesa e valorizzare il personale sanitario.
In tre anni verranno destinati 11,2 miliardi di euro in più al fondo sanitario:
- 2024: 3 miliardi di euro in più che si aggiungono ai 2,3 già stanziati con la Legge di Bilancio 2023. In tutto 5,3 miliardi per il solo 2024;
- 2025: 4 miliardi di euro in più che si aggiungono ai 2,6 miliardi già stanziati;
- 2026: 4,2 miliardi di euro in più che si aggiungono ai 2,6 miliardi già stanziati
Come emerge dal sito del Ministero della Salute, dei fondi stanziati per quest’anno, saranno destinati 2,4 miliardi di euro al rinnovo contrattuale del personale del Servizio sanitario nazionale. Altre risorse saranno impiegate nella remunerazione delle prestazioni aggiuntive del personale sanitario e nell’aggiornamento dei Lea (livelli essenziali d’assistenza), cui saranno destinati 50 milioni di euro nel 2024 e 200 milioni a decorrere dal 2025. Aumenteranno le risorse per il fondo dell’Alzheimer e le demenze (4,9 milioni di euro per il 2024 e 15 per ciascuno degli anni 2025 e 2026) e per il potenziamento dell’assistenza territoriale (250 milioni di euro per il 2025 e 350 milioni a decorrere dall’anno 2026). «Abbiamo salvaguardato il personale sanitario dagli effetti della norma sulle pensioni escludendo i trattamenti di vecchiaia e limitando l’impatto sulle pensioni anticipate»: con queste parole, il Ministro della Salute Orazio Schillaci ha confermato importanti modifiche anche sul discusso tema delle pensioni. E ha aggiunto: «Abbiamo posto le basi per modernizzare e rendere ancora più efficiente il nostro servizio sanitario nazionale che è, e resta, pubblico e universalistico».
Spesa sanitaria nazionale: Italia tra le ultime in Europa
Il quadro appena descritto, però, non tiene conto di alcune considerazioni che appaiono necessarie se si vuole comprendere che direzione può prendere la manovra finanziaria in questione. Fattore di estrema importanza è la quota del Pil riservata alla sanità: il Servizio sanitario nazionale italiano dispone di risorse per la copertura sanitaria pubblica tra le più modeste dell’Europa occidentale, ben lontane dalle percentuali di Paesi come Germania e Francia.
Nel 2019, ad esempio, il rapporto spesa sanitaria-Pil era sceso al 6,2%, al quale i cittadini aggiungevano un 2,2% di spesa diretta. La media nell’UE a 27 era rispettivamente del 6,4% e del 2,2%, ma in Germania questi dati salivano al 9,9% e 1,7% e in Francia al 9,4% e 1,8%. L’investimento pubblico riservato alla sanità nei due Stati appena citati era quindi superiore di almeno un terzo rispetto a quello italiano.
La situazione nel nostro Paese, a cinque anni di distanza, rimane invariata: secondo l’ultimo previsionale della Nadef, i prossimi investimenti, previsti dalla nuova Legge di Bilancio, non porteranno ad una variazione del rapporto spesa sanitaria/Pil, che rimarrà stabile al 6,2% nel 2024 e si abbasserà al 6,1% nel 2026.
Continua la fuga dagli ospedali: circa 7mila medici in meno nel 2024
Numeri per niente incoraggianti arrivano anche dalle corsie degli ospedali. Nel 2024 continuerà la fuga di personale sanitario dalle strutture del Ssn. Secondo Pierino Di Silverio, segretario nazionale Anaao-Assomed (il sindacato dei medici e dirigenti del Ssn), si stima che, quest’anno, i medici che abbandoneranno il sistema pubblico saranno circa 7mila. Un dato che conferma il trend negativo degli ultimi anni: già tra il 2022 ed il 2023 i medici che avevano lasciato il lavoro erano raddoppiati.
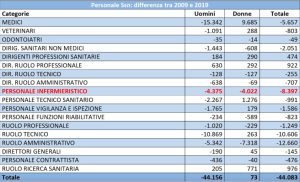
La situazione non migliora nel settore infermieristico: il 6° Rapporto Gimbe sul Servizio sanitario nazionale ci informa che nel 2021 erano 298.597 gli infermieri che lavoravano nelle strutture sanitarie (ultimi dati ufficiali disponibili). La media nazionale era di 5,06 per mille abitanti, ben al di sotto della media OCSE (9,9 per 1.000 abitanti).
Questa tendenza prosegue ormai da parecchio tempo: è ciò che ci indica il grafico sottostante, che evidenzia un calo costante nel numero di impiegati nel Sistema sanitario nazionale già nello scorso decennio.
Fonte: Federazione Nazionale Ordini Professioni Infermieristiche
La situazione in Lombardia, tra riforme e provvedimenti
In Lombardia, la riforma voluta nel 1997 dall’ex governatore Formigoni ha operato una distinzione tra medicina ospedaliera e medicina territoriale. Si è permesso così alla sanità privata di non essere soltanto integrativa del sistema pubblico, ma anche sostitutiva. Si è facilitato l’accesso alle convenzioni, con il conseguente aumento delle strutture private. Nel 2015, sotto la giunta guidata da Roberto Maroni, è stata approvata un’altra riforma sanitaria che ha cercato di arginare gli spazi che sono stati concessi alla sanità privata. Il nuovo modello si basava sulla separazione dei ruoli tra chi programma le prestazioni sanitarie e chi le offre. L’ultima riforma strutturale risale al 2021, con Attilio Fontana governatore, e si è posta l’obiettivo di risanare molte delle fratture della sanità lombarda che, durante la pandemia, sono state evidenziate e sottoposte a ulteriore pressione. Si è trattato della prima norma in Italia a utilizzare i fondi previsti per il PNRR (Piano Nazionale di Ripresa e Resilienza).Tra i punti principali ci sono la distribuzione dei pazienti per i medici di base e la realizzazione delle case di comunità (216) e ospedali di prossimità (71), sparsi in modo capillare su tutto il territorio. Ad ora sono state realizzate 72 case e 17 ospedali. Queste strutture, in alcuni casi, restano aperte per poche ore ed erogano un numero di servizi davvero limitato (come segnalato da un recente servizio di Report).
Tra i provvedimenti più recenti sulla gestione sanitaria in Lombardia c’è lo stanziamento di altri venti milioni di euro, avvenuto nel luglio 2023. La delibera prevede l’istituzione definitiva di un centro unico per le prenotazioni (CUP) e la riduzione delle liste d’attesa.
Il fenomeno “no-show” e il calo dei posti letto
Uno dei fattori che incide sull’ allungamento delle liste d’attesa è il fenomeno del no-show, che riguarda i pazienti che non si presentano alle visite. Secondo i dati dei primi quattro mesi del 2023 i casi in questione sono stati 1.457.429, circa il 23% del totale degli appuntamenti. Una delle strategie per arginare questo fenomeno è l’overbooking, ovvero l’accettazione di un numero di prenotazioni più alto delle disponibilità, calibrato sul tasso di no-show del mese precedente. In questo modo all’interno dell’agenda delle prenotazioni è già compreso il numero di possibili appuntamenti mancati. Un’altra componente da considerare, che influisce sul no-show, riguarda le persone che si fanno inserire in diverse liste d’attesa, ma che non disdicono le visite non più necessarie, preoccupati per le tempistiche dilatate. Tempi che si allungano anche a causa degli oltre 4mila posti letto pubblici tagliati nel giro di dieci anni (analisi del sindacato dei medici Federazione Cimo-Fesmed nel dossier “Sanità: allarme rosso. Gli effetti sul Servizio sanitario nazionale di dieci anni di tagli“), passati dai 29.121 del 2010 ai 25.041 del 2020. In questo modo crescono i disservizi, aumentano i tempi di risposta del Ssn e non si accorciano le liste d’attesa.
Due racconti dal pronto soccorso
Chiara Musci, studentessa fuorisede, la mattina del 15 gennaio stava scendendo le scale verso la metro di Lambrate. Neanche lei sa come, ma è caduta. «Le ho scese con la faccia, praticamente». Le sono saltati due denti. A pochi metri di distanza c’era un’ambulanza, arrivata per soccorrere un altro signore che era finito per terra. L’hanno portata al pronto soccorso più vicino, il Fatebenefratelli in via Castelfidardo, tra Porta Nuova e Moscova. Dopo un’ora le sono stati fatti i raggi e ha scoperto di avere il naso rotto. «Poi ho aspettato un’altra mezz’ora e sono andata dall’ortopedico che mi ha detto che dopo venti giorni sarei dovuta tornare per una radiografia». Capitello radiale rotto. «L’ho già prenotata, ma privatamente perchè non mi hanno fatto nessuna impegnativa». L’hanno dimessa senza dirle nulla su come pulire e cambiare le medicazioni che ha sul viso. «Non mi hanno detto che mi serviva il cd delle radiografie ma io non lo sapevo e lì per lì non ci ho pensato. Quando poi sono andata dall’otorino, privatamente, mi ha detto che senza quelle immagini non poteva fare niente». A ricostruirle gli incisivi è stato un dentista amico di famiglia. Al pronto soccorso su questo non le hanno detto nulla. «Non ho idea di quanto costi, mentre la visita dall’otorino mi è costata 150 euro». C’è un ultimo particolare che Chiara ci tiene a raccontare, con tono a metà tra il divertito e l’esasperato. «Nel referto hanno scritto che mi sono rotta il frenulo linguale superiore. L’otorino poi mi ha detto che è il frenulo labiale. Il frenulo linguale non esiste.»
Serena Curci, studentessa in Cattolica, è andata al Pronto soccorso di Garbagnate Milanese domenica 14. Il suo problema riguardava un’infezione alle vie urinarie. «La prestazione è stata molto scadente. Ciò che mi ha stupito è la grande stanchezza che si respira nei reparti da parte del personale». E poi, come è successo a Chiara, «nella mia cartella ci sono degli errori. Per esempio al posto di “bere un litro o due litri d’acqua” c’è scritto bere un “bicchiere d’acqua”». Serena, a causa di una patologia pregressa, ha problemi ad assumere diversi tipi di medicinali. Dopo averlo fatto presente alla dottoressa, le è stato chiesto quale antibiotico potesse prendere. «Io gliene ho detto uno e lei mi ha risposto: “Ti do quello anche se non è adatto alle infezioni per le vie urinarie”». Serena ricorda che in passato, in quell’ospedale, c’era la possibilità di accedere a una prestazione secondaria con un medico specializzato il giorno successivo all’accesso al pronto soccorso. Si poteva fare una visita, «non ricordo se a titolo gratuito o comunque dal costo relativamente basso». Ora però questa prestazione è stata tagliata. «Io, il giorno successivo, avendo un’infezione batterica, ho dovuto contattare in fretta e furia un urologo per una visita privata, pagata 130 euro, decisamente una cifra non accessibile a tutti».
Lavorare in ospedale
Chiunque è stato almeno una volta in ospedale. Qui la realtà è quasi sospesa. Vige la dimensione dell’attesa. Si nasce e si muore. Si soffre e si sospira di sollievo. Per i più è un luogo di transito, liminale.
Per altri, per chi ci lavora, è diverso. In Lombardia più di 100mila persone sono dipendenti degli ospedali pubblici. Si tratta di medici, infermieri, fisioterapisti, tecnici, terapisti, logopedisti. E poi Oss, Asa, Osa, sigle incomprensibili ai più.
Non tutti gli ospedali funzionano allo stesso modo. Soprattutto le realtà di provincia, rispetto alle metropoli, sono un mondo a parte.
Questo è un piccolo comune lombardo, uno come tanti. Un po’ grigio. Ci sono un fiume, una stazione, pizzerie e un ospedale. Non piccolo, ma nemmeno troppo grande. Grigio anche lui, ma soprattutto pieno e frenetico. Si sente il suono dei campanelli e il rumore di passi sul linoleum verde. Degli ospedali colpiscono sempre i corridoi. Persone con camici e divise bianche camminano spedite. Due sono delle Oss, operatori socio sanitari. Qui ce n’è tanti, a detta della direzione, però, a volte, capita che, se uno di loro si ammala, un altro si trovi a coprire un turno di lavoro da solo. Spesso i trasferimenti tra reparti non sono concessi perché non c’è nessuno che sostituisca chi si sposta.
In uno dei questi reparti, a fronte di 26 pazienti, lavorano 14 infermieri e 10 Oss, di cui tre con part time a 32 ore, una a 24 e il resto con full time a 36 ore. La metà di loro ha circa 60 anni e due sono in procinto di andare in pensione. Un normale turno vede affiancarsi 2 Oss e 2 infermieri. Quattro delle operatrici hanno delle limitazioni dovute a problemi di salute. Tre di loro devono essere operate (ai piedi e alla schiena). Questi interventi sono resi necessari dagli sforzi che devono compiere, come sollevare i pazienti allettati. In presenza di limitazioni, il personale sanitario è esentato dai turni notturni e dalle mobilizzazioni eccessive.
Due di queste operatrici si sono trovate spesso a lavorare affiancate tra loro. In un’occasione una Oss con limitazioni ha dovuto coprire il proprio turno da sola, perché una collega era in malattia e non era possibile sostituirla.
Secondo chi lavora in questo ospedale, negli ultimi anni la situazione è peggiorata. Questo, in parte, è dovuto alla carenza di personale, ma anche alla complicazione dell’uso dei computer per segnare i parametri dei pazienti. Alcuni di loro non hanno dimestichezza con questi strumenti e, in generale, trovano che rallenti il lavoro. «Io non lo uso più: la mia password è scaduta e non me l’hanno rinnovata», riferisce una di loro.
Altro elemento problematico è l’assegnazione di appalti a società esterne per gestire il rifornimento di farmaci, flebo e biancheria. Alcune delle aziende si trovano a grande distanza dall’ospedale e spesso le forniture sono discontinue. «Una volta non sono arrivati i camici per i pazienti e ho dovuto usare quelli monouso che ci avevano dato per il Covid. Abbiamo tagliato via le maniche». In altri casi, invece, arriva troppo materiale e manca lo spazio per immagazzinarlo.
Un’infermiera lamenta la carenza di personale. Parlando con chi ha fatto il suo stesso percorso, si rende conto che in molti preferiscono lavorare nel settore privato o in Svizzera. Le motivazioni sono soprattutto economiche: lo stipendio di un infermiere in un ospedale pubblico è circa di 1600 euro netti al mese. Negli ultimi venti anni l’aumento è stato solo di cento euro lordi. A pesare sulla decisione c’è anche la sensazione di non essere tutelati. Ad esempio, una dipendente dell’ospedale, madre di tre figli, si era vista negare più volte la possibilità di un part time. Per questo si era licenziata e aveva iniziato a lavorare come libera professionista.
Un rappresentante sindacale della MIGEP (Federazione nazionale delle professioni sanitarie e sociosanitarie) sostiene che proprio per il fatto che sempre più infermieri si facciano assumere nelle cliniche private, si tenta sempre più di aumentare il campo di competenza di figure che non sono qualificate professionalmente a svolgere alcune mansioni. Ciò comporta molti rischi per i pazienti e un appesantimento del carico di lavoro, senza le dovute coperture giuridiche.
«È un lavoro bellissimo – dice un’infermiera -. Dovessi rinascere lo rifarei ma andrei in Svizzera».